SAÚDE
A definição de saúde como “um estado de completo bem-estar físico, mental e social, e não apenas a ausência de doença ou enfermidade”, ressalta a necessidade de uma abordagem abrangente, que considere diversos determinantes do processo saúde-doença. (OMS). Por isso, compreender o perfil demográfico, socioeconômico e epidemiológico da população é essencial para identificar necessidades de saúde, avaliar riscos e orientar decisões políticas (ASIS, 2019).
Na região amazônica, a vasta extensão territorial e a baixa densidade populacional dificultam a oferta de serviços de saúde. Além disso, a diversidade étnica exige que esses serviços sejam adaptados às realidades locais. Ao mesmo tempo, os altos índices de pobreza e o baixo desenvolvimento humano resultam em problemas de nutrição, saneamento e moradias precárias, impactando diretamente a saúde da população (Garnelo, 2019).
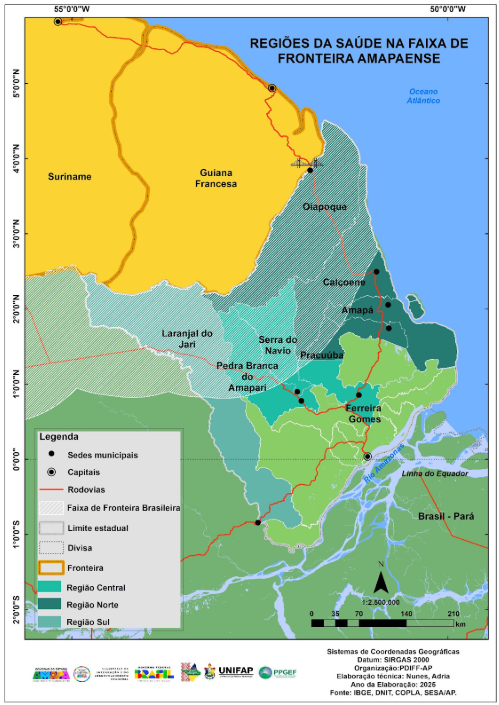
O estado do Amapá retrata essas condições, sendo uma região periférica que enfrenta sérios desafios na área da saúde, refletidos em diversos indicadores críticos. O estado está dividido em três regiões de saúde, organizadas de acordo com características epidemiológicas e geográficas: Região Norte, Região Central e Região Sudoeste (SESA, 2021).
A Região Central concentra 67% da população total do Amapá e inclui os municípios de Pedra Branca do Amapari, Serra do Navio, Ferreira Gomes, Porto Grande, Cutias, Itaubal e a capital, Macapá, que possui 442.933 habitantes. Já a Região Sudoeste reúne 24% da população e compreende os municípios de Laranjal do Jari, Vitória do Jari, Mazagão e Santana. Essa região faz divisa com o estado do Pará e fronteira com o Suriname e a Guiana Francesa. Por fim, a Região Norte abrange os municípios de Oiapoque, Calçoene, Amapá, Pracuúba e Tartarugalzinho, onde vivem 9% da população do estado, e que também faz fronteira com a Guiana Francesa.
Esta distribuição demográfica indica que, enquanto alguns municípios enfrentam o desafio de gerenciar recursos limitados para atender a uma população pequena, outros, como Macapá e Santana, lidam com a complexidade de prestar serviços a uma população urbana maior e mais concentrada.
Sendo assim, este diagnóstico objetiva identificar e mapear as principais forças, fraquezas, oportunidades e ameaças relacionadas à saúde pública. A temática de Saúde dialogará transversalmente com as temáticas de Infraestrutura, Comunidades Tradicionais, Meio Ambiente e Educação.
DADOS DE SAÚDE NA FAIXA DE FRONTEIRA AMAPAENSE
A demografia médica da região Amazônica aponta a existência média de 1,70 médicos para cada mil habitantes, enquanto a região sudeste tem média de 3,76 por mil habitantes e 51% do total de médicos do país. Já a quantidade de profissionais de enfermagem tem crescido e a diferença em relação ao resto do país é menor: em média 4,3 profissionais de enfermagem para cada mil habitantes na Amazônia Legal, enquanto fora da região a média é de 5,26 (Rocha et al, 2021).
Apesar da cobertura de atenção básica ser relativamente ampla, a infraestrutura das Unidades Básicas de Saúde (UBS) é precária em comparação ao resto do país: apenas 49% das UBS não localizadas em capitais têm acesso à internet e apenas 19% possuem geladeiras adequadas para medicamentos, enquanto fora da região a realidade é de 76% e 32%, respectivamente (Rocha et al, 2021).
A densidade de equipamentos e profissionais de saúde per capita é baixa e pouco tem avançado. A média de distância até o estabelecimento mais próximo com serviços de urgência é de 15 km na região, enquanto no resto do país é 10 km, e para serviços mais complexos, como diálise e quimioterapia, a média de distância é de 134 km e 188 km respectivamente, comparado a 43 km e 75 km fora da região amazônica (Rocha et al, 2021).
O financiamento da saúde nos municípios depende de recursos próprios, provenientes de receitas de impostos e transferências da União e do Estado, e de transferências do Fundo Nacional de Saúde (FNS) (Brasil, 1988). Apesar dos esforços para promover a equidade, em 2019, os gastos per capita com saúde na região foram 25% menores que no resto do país. O “fator amazônico” aumenta os custos de implementação de políticas públicas, como remuneração de médicos e despesas com transporte, dificultando a atenção básica na região (Rocha et al, 2021).
Outra característica da região é a diversidade de grupos étnicos, incluindo povos indígenas, ribeirinhos e quilombolas. Cada grupo possui necessidades de saúde específicas e práticas tradicionais que precisam ser respeitadas e integradas às políticas de saúde (Garnelo, 2019).
Os determinantes sociais, como a pobreza e baixos níveis de educação, criam barreiras significativas ao acesso de cuidados de saúde e adoção de práticas preventivas. A degradação ambiental provocada pelas queimadas, pelo garimpo e projetos de exploração mineral, juntamente com as mudanças climáticas, é outro fator que também impacta a saúde das comunidades, exacerbando problemas como a contaminação de rios e a insegurança alimentar. Ademais, a gestão da saúde pública na região é complexa, com financiamento insuficiente e governança fragmentada entre diferentes níveis de governo e ONGs.
Iniciativas de programas de saúde, como o Mais Médicos, as Equipes de Saúde da Família Ribeirinha (ESFR), as Unidades Básicas de Saúde Fluvial (barco-hospital), ambulanchas (ambulâncias para vias aquáticas) e a telemedicina, podem contribuir para superar as barreiras de acesso à atenção primária à saúde. Além disso, campanhas educativas e o apoio de organizações internacionais são fundamentais para a implementação de projetos voltados ao desenvolvimento sustentável.
A região de saúde é composta por municípios vizinhos, definidos a partir de identidades culturais, econômicas e sociais comuns, além do compartilhamento de redes de comunicação e infraestrutura de transporte. Essa delimitação tem como objetivo favorecer a integração da organização, do planejamento e da execução das ações e serviços de saúde (Brasil, 2011).
No estado do Amapá, essa lógica de regionalização é aplicada por meio da divisão do Sistema de Serviços de Saúde em três regiões de saúde — Norte, Central e Sudoeste —, cada uma com especificidades em relação à infraestrutura, aos recursos tecnológicos e à disponibilidade de profissionais de saúde (SESA, 2021).
Figura 13. Mapa das Regiões de saúde do estado do Amapá
Organização: PDIFF-AP, 2025.
A região norte de saúde possui baixa capacidade instalada de recursos tecnológicos, insuficiência de recursos humanos e uma atenção primária deficiente. Por outro lado, a região central é a mais bem equipada do estado, concentrando a maioria dos estabelecimentos de saúde, recursos humanos especializados e uma capacidade tecnológica mais elevada, servindo como referência para serviços de média e alta complexidade, especialmente na capital Macapá. A região sudoeste, similar à região norte, também apresenta uma baixa capacidade tecnológica e deficiência de recursos humanos (SESA, 2021).
Os dados do 2º quadrimestre de 2023 revelam desigualdades na cobertura e na qualidade dos serviços da Atenção Primária à Saúde. Municípios como Pedra Branca do Amapari, Serra do Navio e Pracuúba apresentaram desempenho superior em vários indicadores, enquanto Amapá e Oiapoque exibiram coberturas mais baixas, especialmente em exames preventivos e acompanhamento de hipertensos e diabéticos.
Tabela 26. Indicadores Previne Brasil por município da FF-AP (2º quadrimestre/2023)
Fonte: SESA, 2024. Organização: PDIFF/AP, 2024.
Taxa de mortalidade infantil
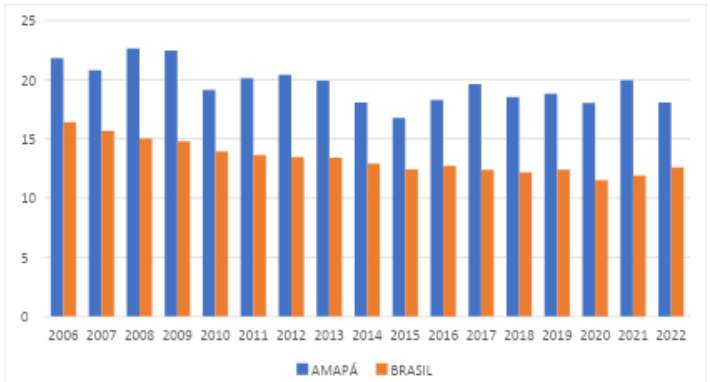
A taxa de mortalidade infantil do estado Amapá é de 18,7 óbitos por mil nascidos vivos, sendo que a média nacional é de 13,3 mortes por mil nascidos vivos (IBGE, 2022). O Amapá apresenta taxas frequentemente superiores à média nacional.
Gráfico 13. Taxa de mortalidade infantil do estado do Amapá e Brasil
Fonte: IBGE, 2022.
Dos municípios da FF-AP, Serra do Navio, Laranjal do Jari, Calçoene e Ferreira Gomes possuem as maiores taxas de mortalidade infantil, enquanto Amapá e Pracuúba possuem as menores taxas.
Tabela 27. Taxa de mortalidade infantil nos municípios da FF-AP (2022)
Fonte: IBGE, 2022. Organização PDIFF/AP, 2024.
A sífilis apresentou crescimento alarmante em todos os municípios da faixa de fronteira, tanto na forma adquirida quanto em gestantes e recém-nascidos. Além disso, entre 2017 e 2021, o Amapá registrou: 2.301 casos de sífilis adquirida; 1.807 casos em gestantes; e 720 casos de sífilis congênita (SVS, 2021; SESA, 2024)
Tabela 28. Casos de Sífilis em Gestantes e Congênitas por municípios (2021)
Município | Sífilis Gestante (2021) – por 1.000 NV | Sífilis Congênita (2021) – por 1.000 NV |
Oiapoque | 9,9 | 1,7 |
Calçoene | 14,4 | 4,8 |
Amapá | 18,8 | – |
Pracuúba | 8,9 | – |
Laranjal do Jari | 26,2 | 5,8 |
Serra do Navio | 53,2 | 10,6 |
Ferreira Gomes | 19,5 | 13,0 |
Pedra Branca | 6,0 | – |
Fonte: SVS, 2021; SESA, 2024. Organização: PDIFF/AP, 2024.
A infecção pelo vírus da imunodeficiência humana (HIV) e os casos de AIDS mantêm-se como importantes agravos de notificação compulsória, exigindo atenção contínua da vigilância epidemiológica e da atenção básica. Na FF-AP, os dados do período de 2017 a 2021 apontam para uma tendência de estabilização do HIV em adultos, com crescimento pontual em algumas localidades, especialmente entre gestantes.
No ano de 2021, o município de Laranjal do Jari registrou o maior número de casos de HIV entre os municípios da faixa de fronteira, com 22 casos. Já Oiapoque notificou 10 casos de HIV e 7 de AIDS, refletindo maior carga em áreas urbanas mais próximas à fronteira internacional. Amapá, Calçoene e Pedra Branca do Amapari também apresentaram registros relevantes, enquanto Pracuúba, apesar de pequeno porte, notificou dois casos de AIDS.
Tabela 29. Casos de HIV e AIDS por município da FF-AP (2021)
Município | Casos de HIV (2021) | Casos de AIDS (2021) |
Oiapoque | 10 | 7 |
Calçoene | 2 | 1 |
Amapá | 4 | 1 |
Pracuúba | 0 | 2 |
Laranjal do Jari | 22 | 0 |
Serra do Navio | 0 | 1 |
Ferreira Gomes | 2 | 0 |
Pedra Branca do Amapari | 7 | 1 |
Fonte: SVS, 2021; SESA, 2024.
Entre 2017 e 2021, foram registrados 3 casos de HIV e 14 de AIDS em crianças menores de 13 anos no estado do Amapá. Na faixa de fronteira, o destaque foi para o município de Oiapoque, que notificou 2 casos de HIV infantil. Os casos pediátricos refletem a persistência da transmissão vertical do HIV, ou seja, da mãe para o bebê durante a gestação ou parto, em contextos de falhas no diagnóstico e tratamento oportuno das gestantes.
A detecção de HIV em gestantes é um importante indicador de rastreio da infecção e de risco para transmissão vertical. Entre 2017 e 2021, os municípios da faixa de fronteira notificaram aumento nos casos de HIV em gestantes, em especial Oiapoque, que passou de nenhum caso registrado em 2017 para sete casos em 2021, indicando um crescente preocupante.
Tabela 30. Casos de HIV em gestantes por municípios da FF-AP (2017-2021)
Município | 2017 | 2018 | 2019 | 2020 | 2021 |
Oiapoque | 0 | 0 | 1 | 0 | 7 |
Calçoene | 1 | 0 | 1 | 0 | 2 |
Amapá | 0 | 0 | 2 | 0 | 0 |
Pracuúba | 0 | 0 | 0 | 1 | 0 |
Laranjal do Jari | 1 | 0 | 1 | 1 | 3 |
Serra do Navio | 0 | 0 | 1 | 0 | 0 |
Pedra Branca do Amapari | 0 | 0 | 1 | 3 | 0 |
Ferreira Gomes | 0 | 0 | 0 | 0 | 0 |
Fonte: SVS, 2021; SESA, 2024.
A média estadual da taxa de detecção em gestantes passou de 3,2 para 2,7 por 1.000 nascidos vivos, sinalizando uma possível estabilização. Contudo, os dados municipais sugerem heterogeneidade na detecção e cobertura de testagem, com concentrações em centros de referência como Macapá e subnotificação nos demais municípios.
Entre janeiro e abril de 2023, o estado observou um aumento de mais de 300% no número de casos prováveis de dengue, em relação ao ano anterior, com 352 casos registrados. Também foram reportados 31 casos de chikungunya e 23 de zika (SVS, 2024).
Na fronteira franco-brasileira, o município de Oiapoque enfrenta sérios problemas com a destinação de resíduos sólidos, devido à falta de políticas públicas e infraestrutura adequadas, o que contribui para a proliferação de vetores de doenças como dengue, chikungunya e zika vírus (Corrêa et al, 2019).
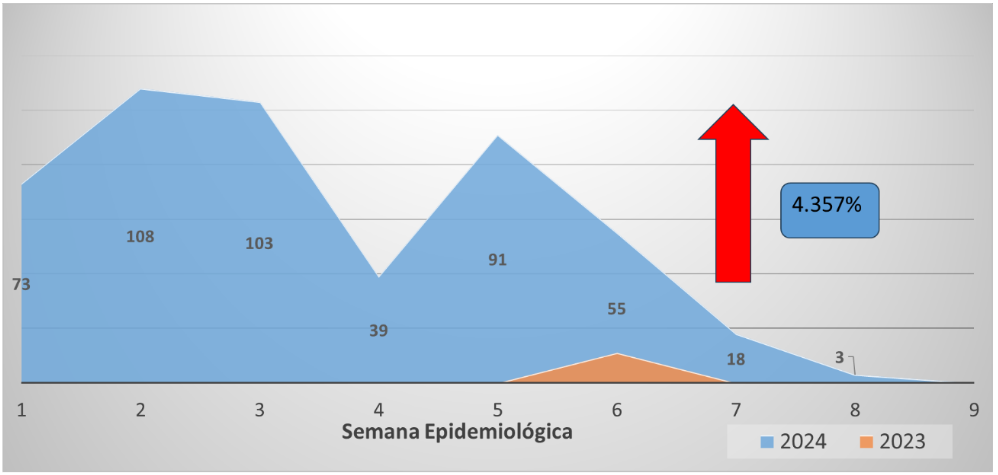
De acordo com dados da SVS (2024), os lixos passíveis de remoção (garrafas, recipientes, copos, etc) representam 76,2% dos logradouros de mosquitos Aedes aegypti, o que pode refletir no aumento de 4357% nos prováveis casos de dengue em 2024, comparado ao mesmo período de 2023.
Gráfico 14. Incidência de casos prováveis de Dengue do município de Oiapoque/AP SE 01 à 09 – 2023/2024
Fonte: SVS, 2024.
A gestão inadequada dos resíduos também tem impactos negativos na qualidade ambiental, incluindo a contaminação do solo e das águas subterrâneas e superficiais. O saneamento básico precário é responsável por muitas das doenças, como doenças diarreicas e leptospirose.
Em 2021, foram notificados 23.894 casos de diarreias agudas, uma redução de 3,89% em relação ao ano anterior. Os municípios com maior número de casos foram Macapá, Cutias, Oiapoque, Laranjal do Jari, Vitória do Jari e Porto Grande, enquanto Pracuúba não teve notificações. Este cenário pode estar associado à questão do saneamento básico precário (SVS, 2021).
A Doença de Chagas é uma questão de saúde pública significativa no Amapá, especialmente nas áreas rurais e em comunidades tradicionais, como quilombolas e indígenas. Além disso, a ingestão de açaí contaminado com as fezes do barbeiro tem sido identificada como uma das principais causas dessa transmissão (Barroso et al, 2022).
O estado possui a segunda maior incidência média do país, com 1,5 casos por 100 mil habitantes, resultando em uma média anual de 9,4 casos. Entre 2010 e 2020, foram confirmados 280 casos, mas estima-se que o número real seja maior, devido a subnotificações e dificuldades de acesso a cuidados de saúde. Mais de 80% dos infectados desconhecem o diagnóstico e as condições de tratamento (Rocha et al, 2023).
Entre 2017 e 2021, o estado notificou 182 casos confirmados de Doença de Chagas Aguda, sendo 87,9% por transmissão oral (principalmente por consumo de açaí contaminado). Houve 6 óbitos no estado, incluindo nos municípios de Oiapoque e Pracuúba.
Tabela 31. Casos de Doença de Chagas confirmados, óbitos e transmissão (2017-2021)
Município | Casos Confirmados | Óbitos | Principal Transmissão |
Macapá | 121 | 2 | Oral |
Santana | 36 | 1 | Oral/transfusional |
Oiapoque | – | 1 | Oral |
Pracuúba | – | 1 | Oral |
Outros | 24 | 2 | Oral |
Fonte: SVS, 2021; SESA, 2024.
COVID-19
A pandemia de Covid-19 teve forte impacto nos municípios da faixa de fronteira. Em 2021, Oiapoque apresentou alta incidência (108,9 casos por mil hab.) e Calçoene teve a maior letalidade (1,5%).
Tabela 32. Casos de COVID-19 confirmados, incidência, óbitos e letalidade por município da FF-AP (2021)
Município | Casos Confirmados | Incidência (/mil hab.) | Óbitos | Letalidade (%) |
Oiapoque | 3.107 | 108,9 | 22 | 0,7 |
Calçoene | 479 | 41,7 | 7 | 1,5 |
Amapá | 443 | 4,8 | 6 | 1,4 |
Pracuúba | 42 | 7,8 | 0 | 0,0 |
Laranjal do Jari | 3.176 | 60,7 | 43 | 1,4 |
Serra do Navio | 528 | 94,7 | 1 | 0,2 |
Ferreira Gomes | 580 | 71,2 | 2 | 0,3 |
Pedra Branca | 569 | 32,3 | 6 | 1,1 |
Fonte: SESA, 2024.
Em relação ao quantitativo de médicos, o Amapá possui 1133 médicos, o que representa cerca de 1,52 médicos para cada mil habitantes. Deste total, 1040 médicos estão inscritos na capital Macapá, com densidade de 2,31 médicos para cada mil habitantes, sendo 496 médicos especialistas. Enquanto 93 médicos estão distribuídos em 15 municípios, com densidade de 0,32 médicos para cada mil habitantes, sendo 22 médicos especialistas (CFM, 2024).
O estado do Amapá possui uma rede de atenção à saúde concentrada na região central, principalmente em Macapá. Nas cidades da faixa de fronteira, em sua maioria, a oferta de serviços de saúde se concentra na atenção primária, através das unidades básicas de saúde (UBS). Apenas Laranjal do Jari possui atendimento hospitalar de média complexidade e um centro de diagnóstico por imagem. Pracuúba é o único município que não possui registros de leitos do SUS.
Tabela 33. Principais postos de atenção à saúde por município da FF-AP (2024)
| Municípios da faixa de fronteira | Oiapoque | Calçoene | Amapá | Pracuúba | Pedra Branca | Ferreira Gomes | Serra do Navio | Laranjal do Jari |
| Centro de Saúde/ Unidade Básica de Saúde | 6 | 4 | 8 | 3 | 10 | 6 | 7 | 10 |
| Unidade Basica de Saude Indigena (UBSI) | 9 | – | – | – | 5 | – | – | – |
| Distrito Sanitario Especial Indigena (DSEI) – Polo/Sede | 3 | – | – | – | 1 | – | – | – |
| Casa de Saude Indigena (CASAI) | 1 | – | – | – | – | – | – | – |
| Postos de Saúde | 5 | 1 | 1 | 2 | 1 | – | – | 4 |
| Polo Academia da Saúde | – | – | 2 | – | 1 | 1 | – | – |
| Centro de Atenção Psicossocial (CAPS) | 1 | – | – | – | – | – | – | 1 |
| Laboratórios Estadual/Municipal | 1 | – | – | – | – | 1 | – | – |
| Hospital Geral | 1 | – | – | – | – | – | – | 1 |
| Unidades Mistas de Saúde | – | 1 | 1 | – | 1 | 1 | 1 | – |
| Unidade Móvel Odontológica (UOM) | – | – | – | – | – | 1 | – | – |
| Clínica/Centro de Especialidade | – | – | – | – | 2 | – | – | 1 |
| Unidade de Pronto Atendimento (UPA) | – | – | – | – | – | – | – | 1 |
| Unidade de Vigilância em Saúde | 2 | 2 | 1 | 2 | 1 | 2 | 2 | 1 |
| Leito SUS | 51 | 25 | 37 | – | 16 | 13 | 30 | 81 |
Fonte: CNES, 2024.
Em relação à atenção à saúde indígena, o Ministério da Saúde atua por meio do Distrito Sanitário Especial Indígena (DSEI), que no Amapá atende povos indígenas dos municípios de Oiapoque e Pedra Branca do Amapari, além de Almeirim e Óbidos no Pará, somando mais de 11 mil indígenas que necessitam de serviços de saúde integral. (SESA, 2024)
Na faixa de fronteira, a rede de atenção à saúde indigena possui: uma Casa de Atenção à Saúde Indigena (CASAI), 14 Unidades Básicas de Saúde Indígenas (UBSI), 4 polos/sede do Distrito Sanitário Especial Indígena (DSEI), situados nos municípios de Oiapoque e Pedra Branca do Amapari. Importante destacar a existência de 3 unidades do Núcleo Estadual de Saúde do Indígena (NESI), localizadas no Oiapoque, Macapá e Pedra Branca do Amapari. O NESI é formado, em sua maioria, por profissionais indígenas e conta com intérpretes para realizar o atendimento de acordo com as especificidades étnicas das populações indígenas.
No caso das populações ribeirinhas, que vivem em áreas de difícil acesso, são necessárias estratégias de atenção adaptadas às especificidades territoriais. Para isso, o estado do Amapá conta com quatro Equipes de Saúde da Família Ribeirinhas (eSFR) credenciadas: uma em Macapá, uma em Tartarugalzinho e duas em Vitória do Jari.
Essas equipes atuam, prioritariamente, em Unidades Básicas de Saúde (UBS) localizadas nas próprias comunidades e utilizam embarcações como meio principal de transporte. A composição mínima das eSFR inclui médico, enfermeiro e técnico de enfermagem, podendo contar ainda com profissionais de saúde bucal, agentes comunitários de saúde e, em áreas endêmicas, microscopistas.
Essa estrutura visa garantir a presença regular de profissionais de saúde nas comunidades ribeirinhas, assegurando a continuidade das ações de promoção, prevenção, diagnóstico e tratamento. No entanto, a cobertura dessas equipes ainda é insuficiente diante da extensão e da dispersão territorial das populações ribeirinhas do estado.
O Novo PAC Saúde, integrante do Programa de Aceleração do Crescimento, investirá R$31,5 bilhões para expandir a assistência à população pelo SUS nos próximos quatro anos. Esse investimento visa garantir a universalização dos serviços essenciais na rede pública de saúde, além de retomar e fortalecer políticas públicas focadas em infraestrutura econômica, social e urbana (Ministério da Saúde)
No Amapá, 12 propostas foram selecionadas para receber recursos do Novo PAC Saúde. As modalidades contempladas incluem uma policlínica, duas maternidades, uma central de regulação com ambulância do SAMU, dois CAPS, uma oficina ortopédica e cinco UOMs (Ministério da Saúde, 2024).
Quadro 6. Propostas selecionadas no Novo PAC Saúde
EIXO | MODALIDADE | QUANTIDADE MUNICÍPIOS | QUANTIDADE EQUIPAMENTOS |
SAÚDE | Policlínicas | 1 | 1 |
Maternidades | 2 | 2 | |
Centrais de Regulação -Ambulâncias do SAMU | 1 | 1 | |
Centros de Atenção Psicossocial (CAPS) | 2 | 2 | |
Oficinas Ortopédicas | 1 | 1 | |
Unidades Odontológicas Móveis (UOM) | 5 | 5 |
Fonte: Ministério da Saúde, 2024
Três municípios na faixa de fronteira foram beneficiados: Oiapoque, que receberá uma UOM e um CAPS; Laranjal do Jari e Pedra Branca do Amapari, que receberão uma UOM cada. Esses investimentos têm como objetivo melhorar a infraestrutura de saúde e a qualidade dos serviços prestados à população amapaense, promovendo assim um atendimento mais eficaz e abrangente.
Outra obra importante é a construção do primeiro Centro Transfronteiriço de Vigilância em Saúde do Brasil, localizado em Oiapoque. A ordem de serviço foi assinada em 13 de abril de 2024 pelo Governador Clécio Luís e a Ministra da Saúde Nísia Trindade.
AS INTER-RELAÇÕES DA SAÚDE NA FAIXA DE FRONTEIRA AMAPAENSE
O setor de saúde do município de Laranjal do Jari é composto por quinze Unidades Básicas de Saúde (UBS), um hospital estadual que atende casos de média e alta complexidade, um Centro de Diagnóstico por Imagem e uma Unidade de Pronto Atendimento 24 horas (UPA 24h). Esses serviços de saúde não se limitam apenas à população local, mas também estendem seu atendimento aos moradores da cidade vizinha, Vitória do Jari, e ao distrito de Monte Dourado, em Almeirim no Pará. Essa abrangência regional destaca a importância do sistema de saúde de Laranjal do Jari para a região como um todo.
Apesar da infraestrutura existente, o setor de saúde em Laranjal do Jari enfrenta sérias limitações relacionadas à falta de equipamentos, insumos e, principalmente, de profissionais capacitados. Essa precariedade compromete a qualidade e a eficiência dos serviços prestados, dificultando o atendimento às demandas da população. Durante a pandemia de COVID-19, houve avanços pontuais com investimentos no laboratório de diagnóstico, como a aquisição de equipamentos e a contratação emergencial de pessoal, o que ampliou temporariamente a capacidade de resposta (Pombo et al., 2023).
A persistente dificuldade em atrair e reter médicos, enfermeiros e outros profissionais da saúde reforça a necessidade de estratégias estruturais e contínuas, voltadas à valorização do trabalho na região. Medidas eficazes de fixação profissional são fundamentais para garantir a sustentabilidade e o aprimoramento do sistema local de saúde (Pombo et al., 2023).
Macapá é o principal centro de referência para serviços de saúde de média e alta complexidade. Desta forma, os pacientes que necessitam de atendimentos mais especializados são encaminhados para a capital. Além disso, também é o principal centro de capacitação e formação contínua para profissionais de saúde que atuam no interior.
Como forma de melhorar a estrutura de saúde na região, o Governo do Amapá prepara a inauguração do Hospital Regional de Porto Grande, que oferecerá atendimentos ambulatoriais e de emergência para cerca de 64 mil moradores das cidades de Ferreira Gomes, Serra do Navio, Pedra Branca do Amapari e arredores. O hospital incluirá um centro de parto normal, leitos clínicos e intensivos, além de serviços de diagnóstico e terapia, com o objetivo de melhorar significativamente o atendimento de saúde na região.
A dinâmica migratória intensa entre o Amapá (Brasil) e a Guiana Francesa (França), somada à vulnerabilidade geográfica e à infraestrutura precária da região fronteiriça, dificulta a efetividade das ações de vigilância e controle sanitário. Essa realidade torna a fronteira um ponto crítico para a introdução e propagação de doenças transmissíveis, especialmente em contextos de surtos ou pandemias (SVS, 2021).
Diante desse cenário, a cooperação transfronteiriça (CT) torna-se indispensável para a implementação de estratégias conjuntas de vigilância epidemiológica, controle de doenças e imunização. As Comissões Mistas Transfronteiriças (CMTs) têm sido fundamentais nesse processo, promovendo o diálogo institucional e a formulação de políticas públicas integradas (Silva, 2023).
Desde 2008, diversos marcos consolidaram essa cooperação, como a inauguração da Ponte Binacional e as ações decorrentes do Ano da França no Brasil (2009). A primeira reunião técnica realizada em Macapá, ainda em 2009, estabeleceu um grupo de trabalho com foco em temas como vigilância epidemiológica, doenças vetoriais, saúde indígena, imunização, ISTs e a necessidade de um SAMU transfronteiriço.
Em 2012, a criação do Conselho do Rio, durante a quinta CMT, fortaleceu a participação de atores locais nas matérias de cooperação. Nesse mesmo ano, foi firmado o primeiro memorando de entendimento5, institucionalizando a cooperação em saúde, posteriormente reafirmada em 2014. A formalização do Comitê Franco-Brasileiro de Saúde, em 2015, representou mais um avanço na articulação sanitária entre os dois territórios.
Memorando de Entendimento entre o Governo da República Federativa do Brasil e o Governo da República Francesa em matéria de cooperação de saúde na zona transfronteiriça Brasil-Guiana Francesa. Disponivel em: https://aplicacao.itamaraty.gov.br/ApiConcordia/Documento/download/5863
Entre 2017 e 2022, oficinas e declarações conjuntas consolidaram progressos na área, como a criação de uma rede transfronteiriça de medicina de emergência e uma sala binacional de controle do Aedes aegypti. Encontros técnicos realizados em Oiapoque, Caiena e Rio de Janeiro reforçaram a troca de informações epidemiológicas e o monitoramento conjunto da situação sanitária.
A saúde mental também passou a integrar a agenda bilateral, com destaque para ações relacionadas à depressão, alcoolismo, uso de drogas e prevenção do suicídio. Essa abordagem ampliada reflete um entendimento compartilhado de que a cooperação em saúde vai além do combate a doenças, representando um esforço conjunto para garantir bem-estar, equidade e segurança sanitária às populações da região fronteiriça (Gomes, 2023).
ANÁLISE SWOT/FOFA DE SAÚDE
- FORÇAS
- FRAQUEZAS
- OPORTUNIDADES
- AMEAÇAS
- Ampla rede de atenção primária à saúde;
- Unidades mistas e ambulatórios de média complexidade;
- Programas de saúde itinerante;
- Iniciativas locais de promoção e vigilância em saúde;
- Sistema de regulação de leitos via SISREG;
- Iniciativas e projetos estruturados em saúde;
- Aeronave para suporte à saúde indígena;
- Núcleo Estadual de Saúde do Indígena (NESI);
- Centro de Especialidades e Diagnóstico localizado em Pedra Branca.
- Programa Saúde na Escola;
- Núcleo de Inteligência Epidemiológica operacionalizado em Oiapoque;
- Hospital Geral de Oiapoque com atendimento hospitalar de média e alta complexidade;
- Laboratório de Fronteira (LAFRON);
- Centro de Atenção Psicossocial (CAPS) em funcionamento em Oiapoque;
- Unidades Mistas de Saúde ativas nos municípios de Calçoene e Amapá.
- Polo Academia da Saúde no município de Amapá;
- Programas de Saúde com foco local: Semana de Saúde na Fronteira e Programa Transfronteiriço de Vigilância em Saúde;
- Hospitais estaduais com médias e altas complexidade (Laranjal do Jari e Oiapoque);
- Unidade de Pronto Atendimento;
- Centro de Especialização no Transtorno do Espectro Autista (CETEA), com atendimento especializado e multiprofissional (em Laranjal do Jari);
- Centro de Diagnóstico por Imagem com equipamentos de tomografia (Laranjal do Jari);
- Insuficiência de profissionais de saúde;
- Infraestrutura física deficitária em Unidades Básicas de Saúde;
- Insuficiência de ambulâncias fluviais;
- Informatização limitada nas UBSs com ausência de sistemas integrados em tempo real;
- Inexistência ou insuficiência de serviços de saúde mental;
- Dependência estrutural da capital (Macapá) para procedimentos de alta complexidade e atendimentos especializados;
- Ausência de atendimento hospitalar de média e alta complexidade nos municípios;
- Ausências de políticas de permanências para profissionais de saúde que atuam áreas distantes do centro urbano;
- Rede de Atenção Básica à Saúde Indígena precária;
- Dificuldade logistica para atender as comunidades ribeirinhas e indígenas;
- Saneamento básico precário;
- Ausência de leitos hospitalares no município de Pracuúba;
- Ampliação de programas federais estruturantes como o Mais Médicos, Programa Saúde nas Escolas, Previne Brasil e o Novo PAC – Saúde;
- Cooperação internacional, especialmente com a Guiana Francesa, fortalecendo a vigilância transfronteiriça;
- Expansão da saúde digital, com implantação de prontuário eletrônico e atendimento remoto;
- Parcerias com instituições de ensino superior para formação e qualificação de profissionais da saúde;
- Telemedicina;
- Referenciamento para o Hospital Regional de Porto Grande;
- Parcerias com a ONG DPAC Fronteira;
- Investimentos previstos no Novo PAC, com destaque para a estruturação do LAFRON;
- Criação do Centro Transfronteiriço de Vigilância em Saúde com capacidade técnica ampliada em Oiapoque;
- Convênio de saúde com o Distrito de Monte Dourado (PA);
- Barreiras geográficas e logísticas;
- Incidência de doenças diarreicas agudas;
- Vulnerabilidade a surtos de doenças infecciosas e zoonoses;
- Alta incidência de arboviroses (dengue, zika, chikungunya) e doenças endêmicas como a malária.
- Vulnerabilidade ambiental e sanitária de comunidades indígenas e ribeirinhas;
- Risco de reintrodução de doenças erradicadas por vetores externos ou mobilidade populacional descontrolada;